腎臓とはどのような働きをして、腎臓機能が低下すると人間の体内ではどんな変化が生じるのでしょうか? 年々増える腎臓病患者にとって、「食事制限」は毎日の習慣の中でとても大事なことですが、自己流で過度な「塩分制限」「たんぱく質制限」は、かえって重い疾患を引き起こす可能性もあります。
では、腎臓病の正しい知識を身につけて、自分にあった食事制限に取り組むためにはどうしたらよいのでしょうか。『医師と管理栄養士が考えた おいしく食べる腎臓病の安心レシピ』(新星出版社刊)から一部抜粋・再編集してお届けします。
腎臓の機能に障害がでると、本来は体外に排出されるべき老廃物が体内に溜まってきます。体内の電解質のバランスも崩れ、必要なホルモンも不足してきます。しかし、初期にはほとんど自覚症状が現れません。腎臓は予備力の高い臓器なので、一部に障害がでてもほかの部分で働きをカバーできてしまうのです。
■自覚症状は現れない
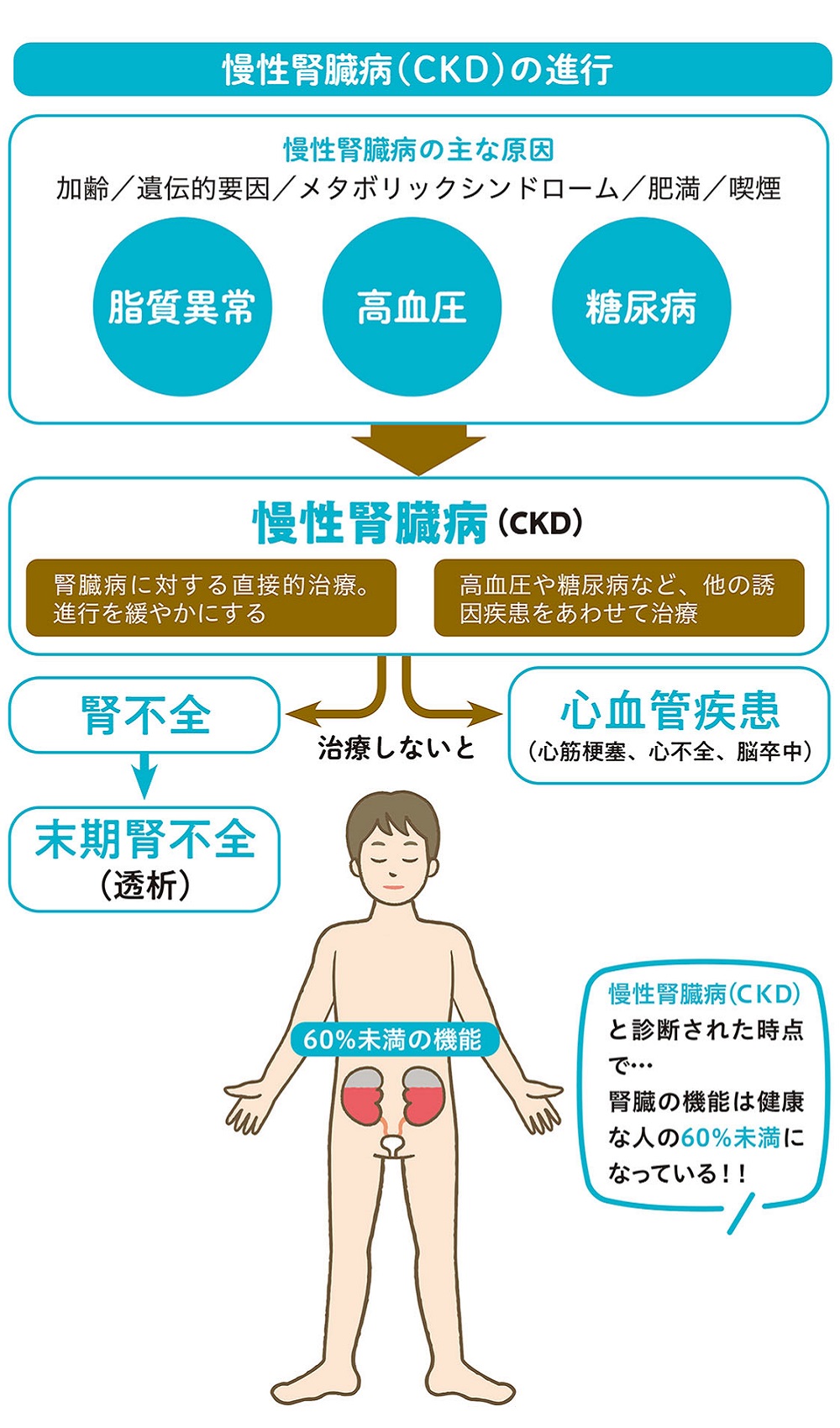
自覚症状が現れないので、健康診断で異常を指摘され、発覚することが多いのが腎臓病の特徴です。目立った症状がなくても検診の結果、腎臓の働きが健康な人の60%未満に低下するか、たんぱく尿などの異常が3カ月以上続いていることが確認されると「慢性腎臓病」と診断されます。
慢性腎臓病とは、腎臓の働きが慢性的に低下していく状態です。早期に適切な治療を行えば、進行を遅らせることができますが、障害が進むと「腎不全」になります。
■腎不全から障害が進むと末期腎不全
腎不全とは腎臓が本来すべき働きができなくなった状態で、むくみや高血圧、食欲低下や息苦しさなど、さまざまな症状が出てきます。
さらに障害がすすみ、腎臓がほとんど機能しなくなった状態が「末期腎不全」です。体内の老廃物や余分な水分が排出できなくなるため、腎臓の機能を人工的に行う透析療法や腎移植などの腎代替療法が必要になります。
■慢性腎臓病のさまざまな原因
慢性腎臓病の原因は、何らかの原因で腎臓そのものの機能が低下する場合と、ある種の全身疾患に伴って腎臓の働きが低下する場合の2つがあります。
近年増えているのが全身疾患に伴う腎障害です。糖尿病や高血圧などの生活習慣病や、肝炎やエイズなどの感染症、悪性腫瘍などは腎臓病のリスクになります。年齢を重ねるごとに腎機能は低下するので、高齢の人も注意が必要です。肥満や喫煙なども、腎臓病の原因になるので、注意が必要です。
腎臓そのものが悪くなる病気の代表は、腎臓の炎症である糸球体腎炎です。生活習慣はあまり関係せず、生活環境や免疫異常などにより若年で発症することもあります。また、遺伝によって起こる場合もあります。
■尿の異常をチェック
腎臓病は初期の段階ではほとんど自覚症状はありません。しかし、進行してくると、日常生活でも気になる症状が現れます。自己判断が難しい場合もありますが、症状を知っておくことは受診のきっかけにもなるので、ぜひチェックしておきましょう。
まず、気づきやすいのは尿の異常です。尿が泡立つ、泡がなかなか消えないなどの場合は「たんぱく尿」の可能性があります。血液中のたんぱくが一定量以上尿に排出されることをたんぱく尿といい、腎臓病の重要な症状のひとつです。「血尿」も、腎炎などの腎臓病が疑われる場合があります。少量しか含まれていないときなどは、自己判断が難しいのですが、明らかに赤褐色の尿がでるようならば、医療機関を受診してみましょう。
また、「夜間尿」も注意が必要です。就寝中は血液がよく循環して、腎臓の血流もよくなります。その際に腎臓のろ過機能に問題があると、尿を濃縮できず尿量が増えてしまうのです。寝ている間の尿の量が増えたと感じる人は、注意しましょう。
糖尿病の症状として知られている「尿の甘いにおい」も要注意です。糖尿病を原疾患とする糖尿病性腎症の方に現れることがあります。
■靴下跡が残るようなら注意
腎機能が低下すると、水分を排出する力が弱くなることなどが原因で、全身に「むくみ(浮腫)」がみられるようになります。一般的に気づきやすいのが足のむくみです。靴下のゴムの跡が残る、靴がきつくなった、足のすねを押すとへこんだまま戻らないなどの症状には注意しましょう。
まぶたが腫れている、指輪がきつくて抜けないなどの場合も、顔や手指のむくみの可能性もあります。症状が進むと内臓にもむくみが現れます。肺に水がたまると、息切れや呼吸困難などの症状が現れます。
■頭痛やめまいも腎臓病の注意信号?
また、直接的な腎臓病の症状ではありませんが、高血圧が原因の腎硬化症の場合は、頭痛やめまいなどを感じることもあります。
頭痛などで非ステロイド性抗炎症薬NSAIDsを頻用すると、いわゆる「鎮痛剤腎症」を起こすことがあります。鎮痛剤ではアセトアミノフェンが腎臓に対して比較的安全です。
■食事を管理・調節して腎臓の負担を減らす
食事療法は、生活習慣を見直すうえでのポイントのひとつで、治療ではなく現状を維持していくことが目的です。食事のコントロールにより、腎機能低下で生じる血管等の病態を改善し、透析導入を遅らせます。自分のライフスタイルや趣味を続けられる期間を延ばすために必要なことと捉えて真摯に取り組んでいきましょう。
はじめは食生活を確認するところから。1日の間に何をどのくらい食べ、飲んでいるか現状を認識します。
■高血圧にも関連する塩分制限は必要不可欠
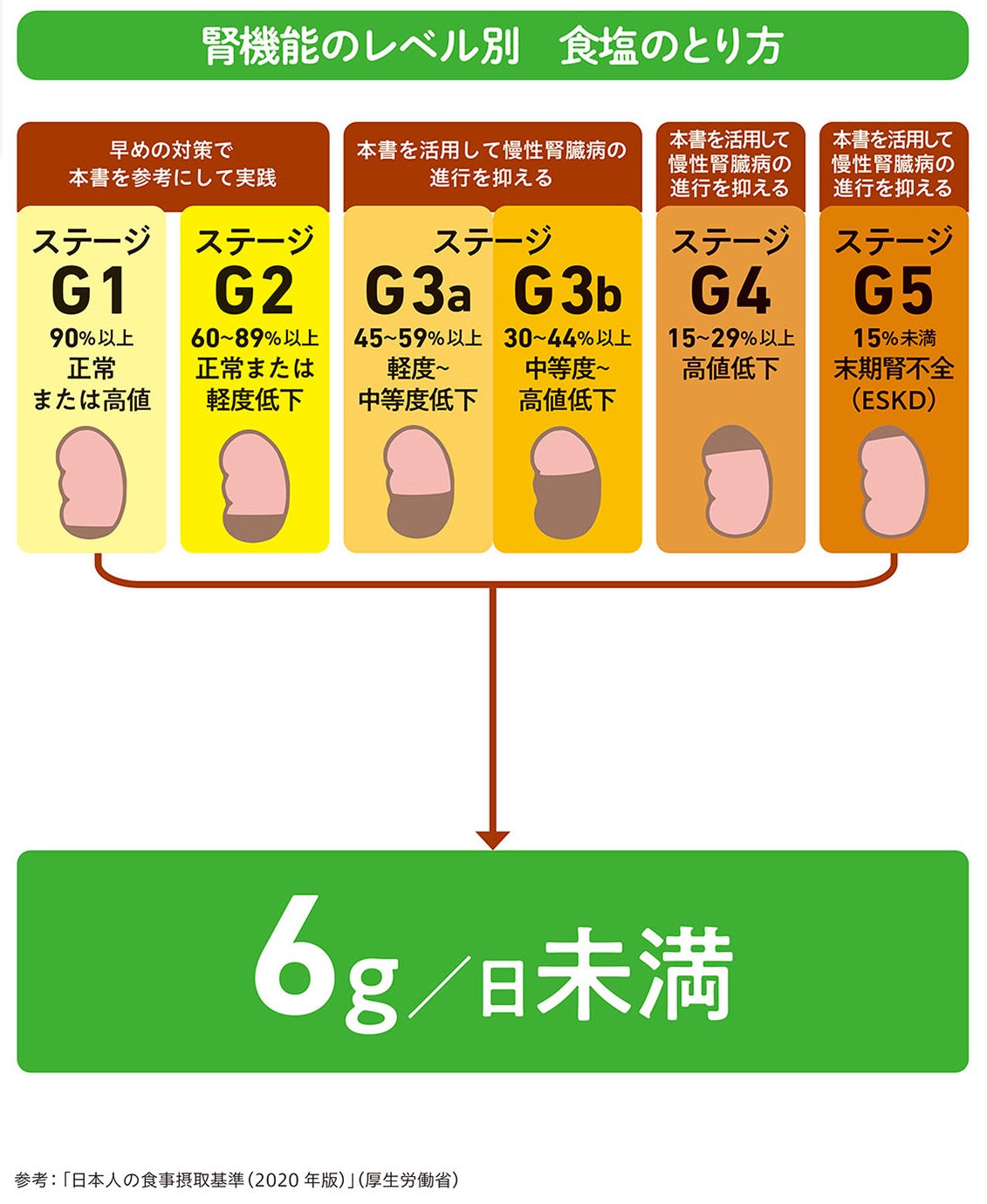
食事コントロールで核となるのが塩分制限です。日本の食文化はみそやしょうゆ、漬け物など「発酵食」が多くを占め、いずれも塩分を伴います。日本人の1日あたりの塩分摂取量は、地域差もありますが12~15gで世界的に見ても非常に高く、1日6g未満に抑えることが、腎臓の負担を軽減するための第一歩となります。
■たんぱく質制限とエネルギーの調整
次にコントロールするのがたんぱく質で、ステージ及び体重により摂取できる量を定めています。
たんぱく質は肉や魚に多く、次に大豆製品や乳製品、ごはんやパスタなどの主食にも含まれます。たんぱく質制限は、どんな食材でコントロールしていくかが肝心です。単純に肉や魚を減らすだけでは、たんぱく質量はクリアできても必要な栄養素が摂れなくなり、同時にエネルギー不足になる恐れもあります。まずは当事者意識を持ち、たんぱく質食材の選び方や摂取量を覚えていくことが大事。不足しがちなエネルギーは炭水化物や脂質でしっかり補っていきましょう。
出典 『おいしく食べる腎臓病の安心レシピ』
1999年日本医科大学卒業。聖路加国際病院で研修後に渡米し、米国ペンシルベニア病院内科、バージニア州立大学腎臓内科・移植科で研鑽を積む。日米における実地診療での経験豊富。日本内科学会、日本腎臓学会、日本透析医学会、日本臨床腎移植学会の専門医に加えて米国医師免許を有し、米国内科学会、米国腎臓学会、米国移植学会の専門医資格を取得している唯一の日本人。日本腎臓学会CKD診療ガイドライン作成委員。